La misurazione del benessere attraverso il BES sconta i limiti di una selezione non ottimale degli indicatori. Ad esempio, nessuno di essi misura la reazione del sistema sanitario a eventi di massa o è in grado di identificare la capacità di far fronte alla diffusione di epidemie. Ecco come rimediare.
La diffusione della pandemia di Covid-19 presenta una serie di sfide cui, allo stato attuale (26 marzo 2020), l’occidente pare non essere pronto a rispondere. Le zone più benestanti del pianeta (ad eccezion fatta per i paesi dell’estremo oriente), stando a tutti i principali indicatori di salute ed economici, sembrano infatti travolte dalla pandemia che sta mietendo vittime e obbligando al blocco dell’economia.
Negli ultimi anni – in particolare dopo il Rapporto Stiglitz (2008) – si è sviluppato l’uso di indicatori di benessere alternativi al Pil, che il Sustainable Development Solutions Network (SDSN) identifica per i paesi Ue e che l’Istat fornisce ogni anno con i dati sul Benessere Equo-Sostenibile (BES). Tra questi indicatori, che coprono differenti aspetti della vita, dalle condizioni economiche all’ambiente, passando per lavoro e soddisfazione individuale, venti indicatori specifici riguardano la salute e comprendono i seguenti aspetti: aspettativa di vita, mortalità per alcune delle principali cause, stili di vita (salubri ed insalubri) e differenze di genere e territoriali nella qualità del servizio. Tali variabili (sebbene con un set informativo più ristretto) vengono utilizzate da Istat per il suo rapport annuale sul BES e sono entrate nei parametri per la Legge di Bilancio.
BES storico in Italia: Dominio Salute (Arancione) e Benessere Economico (Blu)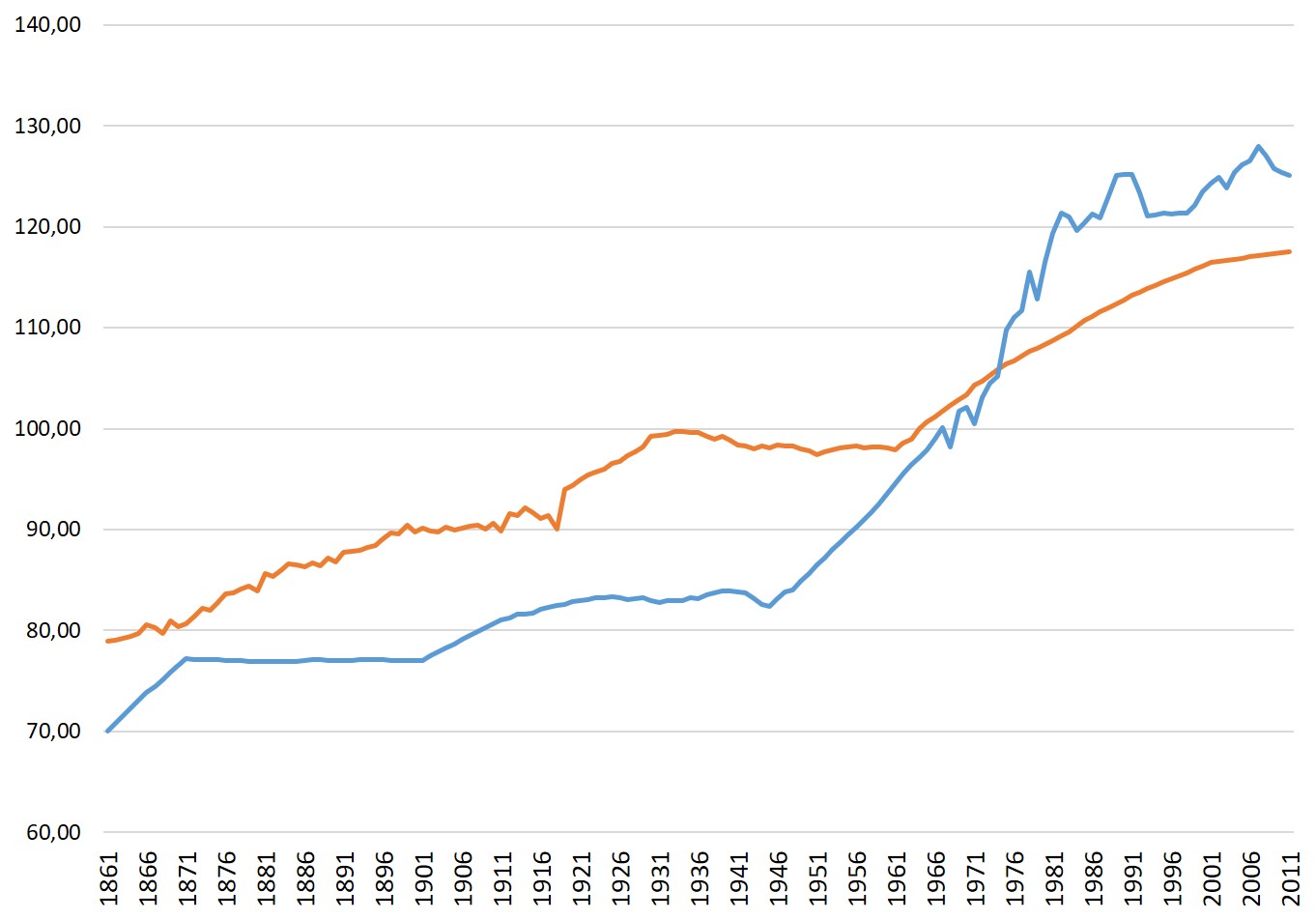
Fonte: Ciommi et al. (2017).
Se si fa una analisi del dominio salute del BES italiano dall’unità a oggi è indubbio che vi stia stato un miglioramento nel lungo periodo. Tuttavia alcuni aspetti possono e devono essere colti. In primo luogo, a fronte di una sostanziale crescita su tutto il periodo, la Prima Guerra Mondiale, seguita dalla pandemia di “spagnola”, ha presentato uno shock negativo che però faceva seguito ad un rallentamento nella crescita iniziato con il XX secolo. Il periodo fascista ha presentato un nuovo arresto al percorso di crescita (fino a un ovvio peggioramento dovuto alla Seconda Guerra Mondiale e alla pandemia di asiatica alla fine degli anni ’50).
È col boom economico che l’Italia vede crescere fortemente le proprie condizioni di salute. In questo contesto, l’epidemia di “spaziale” degli anni ’70 non sembra in alcun modo inficiare sulla crescita. Crescita che invece rallenta fortemente a metà degli anni ’90. Questo evidenzia due aspetti, uno nazionale – probabilmente legato al cambiamento di gestione della sanità, che potrebbe aver influito sui livelli del servizio (e che peraltro si lega alla stagnazione del benessere economico nel paese) – l’altro intrinsecamente connesso a come la misurazione del benessere (in termine di salute e non solo) è stata concepita nel contesto del BES: un problema che non riguarda la sola Italia.
Se si legge l’ultimo report della European Commission (2019) alla voce salute, tutti i 20 indicatori per la gran parte dei paesi europei risultano essere in crescita e, per l’Italia, sostanzialmente stabili. Tuttavia, nonostante i punteggi lusinghieri ottenuti da molti paesi, la pandemia si è diffusa con una rapidità incredibile proprio in Europa e proprio in quelle regioni in cui gli indicatori risultavano essere migliori (comprese a livello regionale le regioni del Nord/Nord-Est italiano).
Come mai se le misurazioni della qualità della salute nei paesi sono buone, il virus è riuscito a diffondersi così rapidamente e a colpire così duramente in certi territori? Ci sono almeno due aspetti che nella misurazione del BES vanno corretti per il dominio Salute.
In primo luogo, tra i venti indicatori target identificati per il 2019, sei sono parametri basati sulla percezione individuale. Tali valori, sebbene catturino in maniera statisticamente corretta la percezione della popolazione in tema di salute, sono probabilmente soggetti a distorsioni dovute alla comunicazione politica, mediatica e alle stesse capacità cognitive e ai livelli d’istruzione degli individui (Backer et al., 1997).
Detto questo, essi presentano valori che sono in parziale contrasto con i parametri oggettivi rivelati. Questi ultimi segnalano un miglioramento complessivo e individuale della grande maggioranza dei paesi dell’Unione, allorché i primi segnalano invece una percezione difforme e spesso non positiva. Questa difformità tra la percezione e il dato oggettivo, se da un lato sostiene l’idea che la percezione possa essere fortemente legata a dinamiche che poco hanno a che vedere con la condizione dei sistemi sanitari e della salute nei singoli paesi, dall’altro potrebbe segnalare che i parametri oggettivi scelti siano insufficienti a catturare la reale condizione dei sistemi sanitari.
In secondo luogo, sebbene i parametri oggettivi selezionati siano di fatto un buon insieme degli indicatori necessari a misurare le condizioni di salute della popolazione (e di riflesso delle capacità del sistema sanitario), nessuno di essi (esclusa la quota di spesa, che comunque dipende annualmente dalle risorse economiche che i paesi sono in grado di spendere) misura direttamente la capacità di reazione del sistema sanitario a eventi di massa. Non vi è infatti tra i parametri alcuna indicazione della capacità di accoglienza generica ed emergenziale (le famose terapie intensive) dei sistemi sanitari nazionali. Non vi sono, inoltre, parametri che indentifichino la capacità di far fronte alla diffusione di malattie endemiche ed epidemiche.
Sebbene sia comprensibile, e a una prima analisi assolutamente adeguato, che si tengano in conto nelle condizioni di salute le morti da inquinamento, le cardiopatie croniche, l’Hiv e la tubercolosi, appare quantomeno discutibile che non vi sia alcun accenno alla quarta (Alzheimer e demenza), quinta (infezioni delle vie aeree inferiori) e settima (malattie diarroiche) causa di morte secondo il Global Burden of Disease Study (2017). In particolare, appare particolarmente sottovalutato dal sistema europeo il rischio pandemico, virale o batteriologico, come se le malattie non da invecchiamento fossero di fatto solo affare di altri continenti.
Alla luce di quanto sta avvenendo, la scarsa attenzione posta al rischio pandemico (spesso denunciato dall’Organizzazione Mondiale della Sanità ma scarsamente di interesse nel dibattito pubblico delle economie avanzate), richiede di valutare l’inserimento di informazioni più specifiche all’interno dei parametri di riferimento del BES. Peraltro, all’interno del dibattito sui Sustainable Development Goals, ad esempio, un recente articolo di Salvia et al. (2019) mostra come proprio il dominio Salute appaia tra i meno “di interesse” dal punto di vista delle realizzazioni nazionali.
Tuttavia, limitare l’analisi critica al solo dominio salute appare limitativo. Le eccezionali misure che la pandemia ha reso necessarie evidenziano alcuni ulteriori aspetti che hanno giocato un potenziale ruolo non tanto sul tasso di letalità, quanto sulla capacità reattiva dei governi e delle popolazioni colpite. Il nesso tra istruzione, diffusione dell’informazione, solidarietà sociale, partecipazione collettiva e capacità dei governi di rispondere ai bisogni sociali e gestire emergenze è quasi completamente trascurata dal BES.
Le lezioni dell’epidemia riguardano poi direttamente le questioni ambientali, per i disastri che sono già avvenuti e che emergeranno a causa del cambiamento climatico. Non si è ad oggi affermata l’idea che la capacità di prevenzione (prima) e contenimento (poi) di tali shock sia centrale nel benessere della popolazione se non per quello che riguarda la sfera ambientale. Da questo punto di vista va quindi rivista tutta una serie di domini del BES per tenere in conto delle capacità di breve periodo. Inoltre, andrebbe considerata la capacità di risposta sia della società – attraverso comportamenti solidali e di rispetto delle regole – sia del governo – pianificando e realizzando interventi di emergenza.
In effetti, sebbene il BES miri a superare la “logica del mercato”, esso mantiene un approccio “liberale” e lascia la definizione del benessere soprattutto a variabili di mercato. Ad un anno dalla fine della pandemia, quando si andrà a tracciare l’andamento dei BES nei vari paesi e nelle varie regioni, paradossalmente il grosso delle variabili appartenenti al dominio salute sarà tornata sul proprio tracciato di lungo periodo (se non, addirittura, su livelli migliori). Ad esempio, il numero di morti per patologie legate all’inquinamento potrebbe cadere, poiché è strettamente correlato al tempo di esposizione (anzianità) all’inquinamento e alle patologie respiratorie, ovvero a caratteristiche della popolazione anziana che il Covid-19 sta colpendo più duramente.
Le variabili economiche invece soffriranno lungamente della coda di una crisi che secondo le previsioni dell’Ocse di inizio marzo (ovvero prima della dichiarazione di pandemia) era da valutarsi in una perdita globale dell’1% del Pil e che nelle previsioni del prossimo mese sarà probabilmente ben oltre il 5%, e crescente all’allungarsi della crisi.
I minori tassi di mortalità in Germania ad oggi si spiegano anche con la maggiore disponibilità economica tedesca, che permette di avere 6 terapie intensive ogni mille abitanti contro una media europea di meno della metà, e 160mila tamponi a settimana (il triplo dell’Italia) grazie a un’estesa rete di laboratori. Senza dimenticare che la Germania ha messo in campo un piano di interventi economici quattro volte più grande rispetto a quello italiano, e superiore a livello pro capite anche a quello degli Stati Uniti.
In un’ottica di lungo periodo è quindi importante rendere il BES più coerente con i fattori che effettivamente segnano la qualità della vita e il benessere, sottolineando il ruolo delle dimensioni collettive e delle capacità di azione dei governi e della politica. Si tratta di una rivoluzione culturale, che parte dall’anteporre il benessere collettivo a quello materialista e individuale.
Bibliografia
Baker, D. W., Parker, R. M., Williams, M. V., Clark, W. S., Nurss, J. (1997). “The relationship of patient reading ability to self-reported health and use of health services”. In American journal of public health, 87(6), 1027-1030.
Ciommi, M., Gentili, A., Ermini, B., Gigliarano, C., Chelli, F. M., Gallegati, M. (2017). “Have your cake and eat it too: The well-being of the Italians (1861-2011)”. In Social Indicators Research, 134(2), 473-509.
European Commission (2019). 2019 Europe Sustainable Development Report. Bruxelles: https://ec.europa.eu/environment/beyond_gdp/index_en.html
Dicker, D., Nguyen, G., Abate, D., Abate, K. H., Abay, S. M., Abbafati, C., Abdelalim, A. (2018). “Global, regional, and national age-sex-specific mortality and life expectancy, 1950–2017: a systematic analysis for the Global Burden of Disease Study 2017”. In The lancet, 392(10159), 1684-1735.
Epicentro, Istituto Superiore di Sanità, (2020). Sorveglianza integrata COVID-19 in Italia. Roma: https://www.epicentro.iss.it/coronavirus/sars-cov-2-sorveglianza-dati
Salvia, A. L., Leal Filho, W., Brandli, L. L., Griebeler, J. S. (2019). “Assessing research trends related to Sustainable Development Goals: Local and global issues”. In Journal of cleaner production, 208, 841-849.
Stiglitz, J. E., Sen, A., Fitoussi, J. P. (2008). Issues paper. Commission on the measurement of economic performance and social progress: https://ec.europa.eu/eurostat/documents/118025/118123/Fitoussi+Commission+report
* Andrea Gentili è research fellow presso l’Università degli Studi Internazionali di Roma




